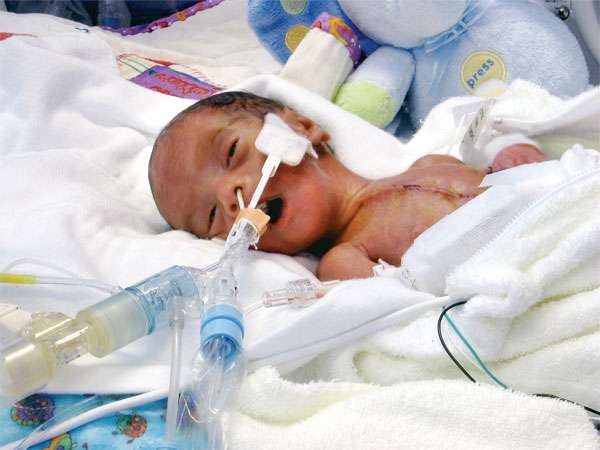
داء الاغشية الهلامية الهيالينية عند الخديج و حديث الولادة
داء الأغشية الهيالينية عند حديث الولادة
مرض الأغشية الهلامية للمولود
تشكل الغشاء الهياليني في الرئتين
نقص السورفاكتنت عند الطفل المولود
مرض الأغشية الهياليني عند حديثي الولادة
قلة مادة السرفاكتنت عند الخدج
تأثير نقص مادة السورفاكتانت على نضح الرئة
متلازمة العسرة التنفسية
نقص مادة السورفاكتانت لدى الجنين
أسباب,أعراض,تشخيص, علاج
( RESPIRATORY DISTRESS SYNDROME ( RDS
hyaline membrane disease
ما هو مرض أو داء الأغشية الهيالينية أو نقص السورفاكتنت عند حديث الولادة ؟
يعتبر مرض العسرة التنفسية أو ال RDS أو داء الأغشية الهيالينية أشيع سبب للقصور التنفسي عند الطفل حديث الولادة . و هو يحدث عند حديثي الولادة الخدج الذين لا تكون الرئتان ناضجتين عندهم بسبب الولادة المبكرة. أي هو حالة من عدم نضج الرئة عند الجنين و الخديج بسبب نقص مادة السورفاكتنت بسبب الولادة المبكرة. و من النادر جداً حدوث داءالاغشية الهلامية عند الطفل المولود بتمام الحمل.
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي مادة السورفاكتنت عند الجنين و الطفل حديث الولادة ؟
مادة السورفاكتنت عند الجنين او المادة الهيالينية أو الهلامية هي مادة فوسفوليبيدية تنتجها رئة الجنين و تغلف أسناخ الرئة من الداخل و تمنع انطباق و التصاق الأسناخ الهوائية ببعضها عند الولادة للسماح بتهوية الرئة و بدء التنفس خارج الرحم
يحدث النضج الرئوي عند الجنين بين الأسبوع الحملي 32-43 عندما ينتج السورفاكتانت (السورفاكتانتهو فوسفوليبيد يبطن الأسناخ ) من قبل الخلايا الرئوية النمط II .
إن الوظيفة الرئيسة للسورفاكتانت هي إنقاص التوتر السطحي السنخي وزيادة مطاوعة الرئة . يمنع السورفاكتانت الأسناخ من الانخماص في نهاية الزفير و يسمح ببقاء الأسناخ مفتوحة بضغوط منخفضة داخل الصدر .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي أسباب مرض أو داء الأغشية الهيالينية أو الهلامية عند الخديج و حديث الولادة ؟
ينجم مرض أو داء الأغشية الهيالينية أو الهلامية عند الخديج و حديث الولادةعن عوز و نقص مادة السورفاكتانت في الرئتين و ذلك بسبب الولادة المبكرة غالباً
يؤدي عوز مادة السورفاكتانت إلى ضعف مطاوعة الرئة و هذا يؤدي إلى الانخماص الرئوي المترقي مع الشنت داخل الرئة و نقص الأكسجة و الزرقة .
إن القوى المتولدة عن التهوية الميكانيكية و التعرض للأكسجين و الرشح الشعري السنخي كل ذلك يؤدي إلى تشكيل الغشاء الهياليني او الهلامي و من هنا أتت تسمية المرض . و يبطن هذا الغشاء الأسناخ . و هو مكون من البروتين و الظهارة السنخية المنسلخة . تزداد نسبة حدوث داء الأغشية كلما نقص سن الحمل .
يمكن استخدام قياس نسبة الليستين إلى السفينغوميلين في السائل الأمنيوسي خلال الحمل للتنبؤ بالنضج الرئوي .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي الحالات التي تؤدي إلى زيادة إنتاج السورفاكتانت عند الجنين ؟
يتسارع إنتاج السورفاكتانت في الحالات التالية :
-
عند إعطاء الستيرويد (الكورتيزون ) للأم
-
في حالة تمزق الأغشية الجنينية المديد
-
في حالة إدمان الأم المخدرات Narcotic
-
في حالة مقدمة الارتعاج pre-eclampsia أو الإرجاج ( و هو التشنج بسبب الانسمام الحملي )
-
الشدة المزمنة عند الجنين الناجمة عن قصور المشيمة
-
فرط نشاط الدرق عند الأم
-
تناول الحامل لدواء الثيوفيللين .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي الحالات التي تؤدي إلى نقص إنتاج السورفاكتانت عند الجنين ؟
يتأخر إنتاج السورفاكتانت في الحالات التالية :
-
في حالة فرط سكر الدم عند الجنين
-
فرط أنسولين الدم كما هو الحال في الداء السكري الوالدي .
-
الولادة المبكرة
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي أعراض و علامات داء الأغشية الهلامية عند الطفل الخديج حديث الولادة ؟
أهم أعراض و علامات داء الأغشية الهلامية عند الطفل الخديج حديث الولادة هي :
-
تسرع التنفس
-
ضيق النفس
-
الطحة أو الأنين
-
رقص خنابتي الأنف
-
السحب في جدار الصدر
-
الزرقة عند المولود الخديج خلال الساعات الثلاثة الأولى من العمر .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
كيف يتم تشخيص داء الأغشية الهلامية عند الطفل الخديج حديث الولادة ؟
بالإصغاء الرئوي يلاحظ ضعف دخول الهواء عند الخديج.
تكون نسبة الليستين إلى السفينغوميلين في السائل الأمنيوسي أقل من 2
يكون الفوسفاتيديل غلسيرول غائباً في السائل الأمنيوسي .
يتم إثبات التشخيص بصورة الصدر التي تظهر نمطاً موحداً هو نمط الزجاج المطحون أو النمط الشبكي العقيدي مع ارتسام القصبات بالهواء Bronchogram وهذا يتوافق مع الانخماص القصبي المنتشر .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
كيف يتطور مرض أو داء الأغشية الهلامية أو الهيلانية عند الطفل الخديج حديث الولادة ؟
إن السير الطبيعي للمرض هو زيادة صعوبة التنفس و يسوء المرض خلال 24 -48 ساعة الأولى من العمر .
و بعد الأذية الأولية في بطانة الطريق الهوائي تسكن الظهارة ثانية بالخلايا السنخية النمط II التي تقوم بإنتاج السورفاكتانت .
و تحدث زيادة في إنتاج و تحرير السوفاكتانت و بالتالي تتوفر كمية كافية من السورفاكتانت في المسافات الهوائية بحدود عمر 72 ساعة. و يؤدي ذلك إلى تحسن المطاوعة الرئوية و زوال الضائقة التنفسية الذي يسبق غالباً بزيادة النتاج البولي .
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هي المشاكل و الاختلاطات التي قد يسببها داء الأغشية الهلامية أو الهيلانية عند الطفل الخديج حديث الولادة ؟
تشمل الاختلاطات و المشاكل الحادة المترافقة مع داء الأغشية الهلامية كلا من :
-
الانتفاخ الرئوي الخلالي
-
استرواح الصدر او الريح الصدرية
-
استرواح المنصف او الريح المنصفية
-
استرواح التأمور أو الريح التأمورية.
-
القصور و الفشل التنفسي عند الطفل الخديج المولود
-
إن تمزق الظهارة المبطنة للأسناخ يؤدي إلى الانتفاخ الرئوي السنخي مع تسليخ الهواء على طول المسافات الخلالية و الأوعية اللمفية حول القصبات .
-
يؤدي تسرب الهواء Extravasation إلى البارانشيم الرئوي إلى إنقاص مطاوعة الرئة و مفاقمة القصور التنفسي
-
النزف داخل البطينات في الدماغ
-
التهاب الأمعاء و الكولون النخري
-
خلل أو عسر تصنع أو تنسج الرئة و القصبات على المدى الطويل
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
ما هو علاج داء الأغشية الهلامية أو الهيلانية عند الطفل الخديج حديث الولادة ؟
إن هدف المعالجة هو تأمين الدعم التنفسي للطفل حديث الولادة حتى يحدث الشفاء العفوي .
يجب بذل كل الجهود للتقليل من الرض الضغطي Barotrauma و الأذية الناجمة عن الFio2 العالي خلال اعلاج.
تشمل المعالجة التقليدية للرضيع المصاب الدعم التنفسي بالأوكسجين عبر التنفس الاصطناعي و التهوية بالضغط الإيجابي المستمر في الطريق الهوائي (CPAP) و/أو التهوية الميكانيكية .
تحسن المعالجة بإعطاء مادة السورفاكتانت الصنعي هذا المرض دراماتيكاً و تنقص بشكل هام معدل وفيات الولدان الخدج .
يجب بعد إعطاء السورفاكتانت معايرة الFio2 للأكسجين لإبقاء الPao2 أ على من 50 ملم زئبقي .
إذا تجاوز الFio2 ال60 % فيمكن استخدام الCPAP لإنقاص زمن التعرض لتراكيز أكسجين عالية وإنقاص الحاجة للتهوية الميكانيكية .
يفيد الCPAP أيضا في معالجة توقف التنفس غير المستجيب على التنبيه بالقنية الأنفية , و خلال عملية الفطام بعد نزع أنبوب التنبيب .
يستخدم التنبيب و التهوية المتقطعة بالضغط الإيجابي عندما يبلغ CPAP حده الأعظمي و يصبح الFio2 الضروري للمحافظة على PO2 أعلى من 50 ملم زئبقي أكثر من 60% .
تشمل الاستطبابات الأخرى للتهوية الميكانيكية توقف التنفس غير المستجيب على الCPAPو/أو الحماض التنفسي المستمر (Paco2 أعلى من 60 وpH أقل من 7.25) رغم ال CPAP الأعظمي .
بصورة عامة سوف لن يكون ال CPAP كافيا عند حديثي الولادة الذين يقل وزن ولادتهم عن 1000 غرام.
و مع زوال مرض داء الأغشية و الاستجابة للمعالجة بالسورفاكتانت تزداد مطاوعة الرئتين بشكل دراماتيكي و يجب الفطام عن المنفسة و التنفس الاصطناعي بسرعة حتى لا يحدث الرض الضغطي الشديد .
عندما يظهر تقييم السائل الأمنيوسي عدم نضج الرئتين عند الجنين مع عدم إمكانية تأخير الولادة قبل الأوان فإن إعطاء الستيرويدات القشرية (الكورتيزون ) للأم قبل 48 ساعة من الولادة يمكن أن يحرض او يسرع إنتاج السورفاكتانت ويقلل من حدوث مرض داء الاغشية الهلامية.
إن الرضع الخدج بشدة الذين يحتاجون للتهوية الميكانيكية لفترات طويلة معرضون لخطر تمزق الأسناخ و تطور النفاخ الرئوي الخلالي و استرواح الصدر و استرواح المنصف و/ أو استرواح المنصف و/ أو استرواح التأمور
يزداد خطر الرض الضغطي مع زيادة مدة التهوية الميكانيكية و زيادة وسطي الضغط في الطريق الهوائي و زيادة معدل التهوية الإلزامية المتقطعة .
قد يتطور فرط التوتر الرئوي عندما يكون داء الاغشية شديداً جداً مما يسبب تحويلة Shunt من الأيمن للأيسر عند الثقبة البيضة المفتوحة والقناة الشريانية .
يجب تقييم الرضع المصابين بالعسرة التنفسية من أجل إنتان الدم و ذات الرئة لأن الخمج بالعقديات المجموعة B قد يقلد داء الاغشية سريرياً و شعاعياً على صورة الصدر .
يوصى بالمضادات الحيوية للطفل الخديج حتى تصبح نتائج زرع الدم معروفة .
يترافق مرض داء الأغشية الهلامية مع فترات من نقص الأكسجة لذلك فإن النزف داخل البطينات و التهاب الأمعاء و الكولون النخري أكثر احتمالا أن يحدثا عند الوليد المصاب بمرض داء الأغشية الهلامية.
إن المرض الرئوي المزمن (يدعى ايضا خلل أو عسر تصنع أو تنسج الرئة و القصبات BronchopulmonaryDysplasia أو BPD) هو اختلاط طويل الأمد لمرض داء الأغشية الهلامية
جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net
خلل أو عسر تصنع أو تنسج الرئة و القصبات :
ينجم خلل أو عسر تصنع أو تنسج الرئة و القصبات عن التهوية الميكانيكية المديدة للرضيع الخديج مع وسطي مرتفع للضغوط ضمن الطريق الهوائي و ضغوط أكسجين عالية .
تختلف نسبة الحدوث بشكل كبير بين وحدات العناية المشددة بالولدان NICUs لكن قد يصاب حتى 50% من الرضع الخدج الذين تقل أوزان ولادتهم عن 1000غرام .
لقد كان خلل أو عسر تصنع أو تنسج الرئة و القصبات قبل إدخال السورفاكتانت و استراتيجيات التهوية الحديثة يتميز بمناطق كيسية في الرئة مع حؤول الخلايا الشائكة و ضخامة الطرق الهوائية الصغيرة مع انخماض سنخي لاحق أو احتجاز للهواء .
و رغم أن هذه الباثولوجيا ما زالت تشاهد في الرضع الخدج الأشد مرضا فإن خلل أو عسر تصنع أو تنسج الرئة و القصبات حاليا قد أصبح بشكل أشيع مرض توقف التطور السنخي Arrested alveolar development
حيث تكون الأسناخ كبيرة و ناضجة ظاهريا لكن يوجد نقص في عددها .
تشمل اختلاطات خلل أو عسر تصنع أو تنسج الرئة و القصبات :
-
القصور التنفسي المزمن
-
الحاجة لاستخدام المعالجة المستمرة بالأكسجين في المنزل و المدارات و الموسعات القصبية
-
قصور القلب الاحتقاني الأيمن الناجم عن فرط التوتر الرئوي
-
استرواح الصدر .
-
قد يستغرق تحويل الرضيع عن الأكسجين إلى هواء الغرفة عدة أشهر بسبب خلل أو عسر تصنع أو تنسج الرئة و القصبات.
-
إن داء الطريق الهوائي الارتكاسي شائع و قد يكون شديدا .
-
كما أن متلازمة موت الرضيع المفاجئ (SIDS) أكثر شيوعا عند الرضع المصابين بحالة خلل أو عسر تصنع أو تنسج الرئة و القصبات
-
الأخماج التنفسية السفلية الناجمة عن فيروسات سليمة عادة خاصة الفيروس التنفسي المخلوي RSV قد تسبب عسرة تنفسية شديدة يشفى بعض الرضع تماما لكن عملية الشفاء تستغرق سنوات ..الدكتور رضوان غزال MD, FAAP- عن كتاب مبادئ طب الأطفال : ترجمة د. عماد محمد زوكار - دار القدس للعلوم - دمشق- جميع الحقوق محفوظة - عيادة طب الأطفال Copyright ©childclinic.net - آخر تحديث 18/10/2013
